
脱灰象牙質の脱灰程度と顆粒径の違いが骨再生に与える影響
| 著者: | Koga T, Minamizato T, Kawai Y, Miura K, I T, Nakatani Y, Sumita Y, Asahina I. |
|---|---|
| 雑誌: | PLoS One. 2016 Jan 21; 11(1):e0147235. |
- 骨補填材
- 脱灰象牙質基質
- 骨形成

論文サマリー
近年、歯科口腔外科領域では口腔インプラント治療の需要拡大に伴い、いわゆるトップダウントリートメントの要求から骨造成の必要性が増している。歯槽骨造成法では、自家骨をはじめ、同種あるいは異種骨や様々な人工骨等が骨補填材として用いられているが、2次的な手術侵襲、感染性物質の伝播、基質の長期残存や十分な骨形成能の欠如など、検討を要する課題が残されている。一方、脱灰象牙質基質(Demineralized dentin matrix 以下DDM)はコラーゲンを主体とした有機基質であり、内在性の成長因子を含有しているため骨誘導能をもつ骨補填材としての応用が可能である。DDMは不要となった自家組織から調整するため、2次的手術侵襲を要せず、自家組織として用いる限り免疫拒絶や感染性物質伝播の可能性を考慮する必要はない。最近になり、歯槽骨造成に対するDDMの有用性の報告が散見されるようになったが、適切な脱灰程度や顆粒径に関して詳細な研究は行われていない。本研究では、骨再生に最適なDDMの脱灰程度および顆粒径条件を明らかにするため、ラット頭蓋冠骨欠損モデルを用いた検討を行った。
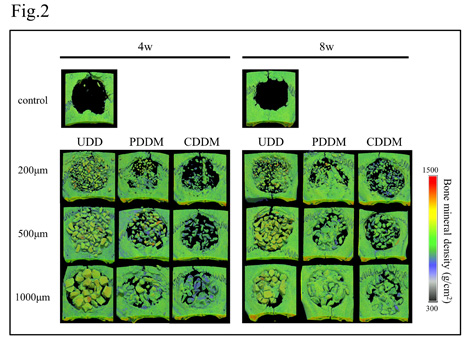
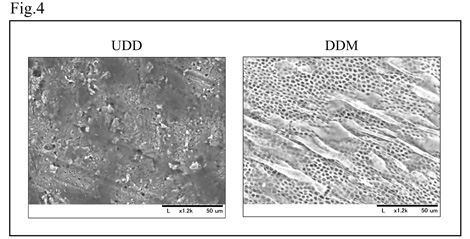
本研究では、200µm,500µm,1000µmの象牙質顆粒に対し、それぞれ非脱灰象牙質(UDD),部分脱灰象牙質基質(PDDM),完全脱灰象牙質基質(CDDM)の3種類の脱灰条件で基質を調整した。それらをラット頭蓋冠骨欠損部に移植し、移植後4、8週時の骨形成能を評価した。3D-CTから形態学的評価を行い、HE染色像から新生骨と残留基質の定量的評価を行ったところ、PDDM群ではいずれの顆粒径でも基質表面から基質間へと骨化が進行し、他群と比較し新生骨量は有意に増加していた。一方、CDDM群では基質の吸収が顕著であり、基質表面で骨添加を認めるものの、新生骨量はPDDM群より低い値を示していた。UDD群では、基質表面での骨形成はほとんど認められなかった。顆粒径では、すべての基質で1000µmの顆粒が最も多くの骨形成を認めた。次に、移植後早期の骨形成能を評価するために、TRAP染色、Osteocalcin免疫染色で免疫組織学的評価を行ったところ、PDDMとCDDM表面ではTRAP陽性の多核巨細胞に一致した吸収窩が認められ、基質に添加した新生骨表面にはOsteocalcin陽性細胞が確認できた。このことから、DDMは破骨細胞により吸収され、骨のリモデリングの足場として機能していたことが示唆された。さらに、DDMの表面性状が細胞接着に及ぼす影響を評価するために、UDDおよびDDMプレート上でマウス頭蓋骨由来骨芽細胞を10日間培養し、細胞接着の程度を走査電子顕微鏡で評価したところ、UDD表面に細胞接着がほとんど認められなかったのに対し、DDM表面では象牙細管が明瞭化し多数の細胞接着と伸展が認められた。以上の結果から、PDDMでは細胞接着に有利な表面性状が形成されており、CDDMと比較し吸収されにくいため、基質の吸収と骨添加のバランスが最適となり、骨補填材として最も有効に機能したと考えられた。また、ミネラル成分を豊富に含んだ骨補填材と比較すると、DDMでは小さな顆粒ほど吸収が顕著に進行するため、1000µm程度の比較的大きな顆粒径が適していると考えられた。
著者コメント
これまでは完全脱灰したDDMを使用した報告が多く、我々も当初CDDMが良好な結果を示すのではないかと予想していましたが、本研究結果からPDDMが骨補填材として最も適した形態であることが示唆されました。これはDDMの調整がベッドサイドで短時間に行えることを示す結果でもあり、臨床応用を行う上で大きなメリットであると考えています。広範囲な骨造成に用いるには供給量不足であることが否めませんが、ソケットプリザベーション(抜歯窩保全)や、抜歯即時インプラント埋入時のGBR(骨組織再生誘導法)、あるいはクレスタルアプローチによるサイナスリフト(上顎洞底挙上術)などのように、比較的小さな骨欠損に対しDDMは適応可能な骨補填材と考えています。
本研究の遂行にあたり多大なご協力を賜りました朝比奈泉教授、南里篤太郎先生をはじめ共著者の先生方、および当研究室の皆様に厚く御礼申し上げます。(長崎大学大学院医歯薬学総合研究科・顎口腔再生外科学分野・古賀 喬充)






